La privación de sueño retrasa el pico de GLP-1 tras el desayuno
Una nueva investigación muestra que una noche de privación total de sueño retrasa significativamente el pico de respuesta del péptido similar al glucagón tipo 1 (GLP-1) al desayuno en hombres jóvenes sanos. Este hallazgo destaca cómo la falta de sueño altera hormonas incretinas clave para la regulación de la glucosa y el control del apetito.
En esta página
- Comprendiendo el vínculo entre la privación de sueño y la respuesta de GLP-1
- Antecedentes: Pérdida de sueño y alteraciones metabólicas
- Diseño y metodología del estudio
- Hallazgos clave: Pico de GLP-1 retrasado tras el desayuno
- Implicaciones para la salud metabólica y las terapias con GLP-1
- Conclusiones clave e ideas accionables
- Conclusión
- Por qué esto es importante para la señalización de GLP-1
- Condiciones controladas aseguran hallazgos robustos
- Comparaciones con investigaciones previas
- Consideraciones de seguridad y orientación al paciente
Comprendiendo el vínculo entre la privación de sueño y la respuesta de GLP-1
La privación aguda de sueño ha surgido como un factor crítico que influye en la salud metabólica, particularmente a través de sus efectos sobre el péptido similar al glucagón tipo 1 (GLP-1), una hormona incretina clave. Un estudio publicado en Nutrition & Diabetes titulado "Acute sleep deprivation delays the glucagon-like peptide 1 peak response to breakfast in healthy men" demuestra cómo la privación total de sueño (TSD, por sus siglas en inglés) altera el aumento normal de GLP-1 después de las comidas. Esta investigación es especialmente relevante para quienes están interesados en los medicamentos GLP-1, la terapia con péptidos y las estrategias para optimizar la función metabólica, ya que arroja luz sobre la dinámica del GLP-1 endógeno bajo estrés por falta de sueño.
El GLP-1 desempeña un papel vital en la mejora de la secreción de insulina tras la ingesta de nutrientes, la supresión del glucagón, el retraso del vaciamiento gástrico y la reducción de la ingesta de alimentos. Las alteraciones en su secreción, como las inducidas por la pérdida de sueño, podrían contribuir al aumento del riesgo de obesidad y diabetes tipo 2 observado en los datos epidemiológicos. Estudios previos han demostrado que la pérdida aguda de sueño aumenta la ingesta de alimentos y perjudica la tolerancia a la glucosa y la sensibilidad a la insulina, lo que llevó a los investigadores a explorar la implicación del GLP-1.
Antecedentes: Pérdida de sueño y alteraciones metabólicas
Las observaciones epidemiológicas vinculan consistentemente las duraciones cortas de sueño con un mayor riesgo de obesidad y diabetes tipo 2. La evidencia experimental respalda esto: la privación aguda de sueño eleva la ingesta de alimentos y compromete la tolerancia a la glucosa y la sensibilidad a la insulina. Como incretina, el GLP-1 se secreta de forma posprandial para amplificar la liberación de insulina y frenar el apetito en los seres humanos.
Investigaciones anteriores ofrecen perspectivas mixtas. Un estudio encontró una reducción del GLP-1 plasmático por la tarde tras un sueño fragmentado en hombres sanos, aunque los niveles de 24 horas permanecieron sin cambios, posiblemente debido a que la intervención leve desplazó el sueño REM a la fase 2. Otro estudio informó una disminución del GLP-1 en mujeres (pero no en hombres) tras tres noches de restricción de sueño de 4 horas. Estas inconsistencias subrayan la necesidad de exámenes controlados sobre el impacto de la privación aguda de sueño en los perfiles de GLP-1, preparando el escenario para la investigación actual sobre el GLP-1 sérico de 24 horas en hombres jóvenes sanos bajo sueño regular frente a TSD.
Por qué esto es importante para la señalización de GLP-1
El doble papel del GLP-1 en el control glucémico y la saciedad lo convierte en una piedra angular de la salud metabólica. En la práctica clínica, los agonistas del receptor de GLP-1 como la semaglutida (Ozempic, Wegovy) imitan estos efectos para el control de la diabetes y el peso. Comprender cómo la privación de sueño atenúa las respuestas naturales de GLP-1 podría informar el asesoramiento a los pacientes sobre factores del estilo de vida que mejoran la eficacia de la terapia, como priorizar la higiene del sueño junto con la terapia de péptidos.
Diseño y metodología del estudio
El estudio contó con doce hombres sanos (media ± e.e.m., edad = 21.9 ± 0.7 años; IMC = 24.1 ± 0.6 kg/m²) con ritmos regulares de sueño-vigilia durante las 6 semanas previas y sin medicación. Se descartaron enfermedades agudas mediante exámenes físicos y pruebas de laboratorio. Los participantes proporcionaron un consentimiento informado por escrito, cumpliendo con la Declaración de Helsinki y la aprobación ética local. Los datos provinieron de un estudio más amplio sobre los efectos de la privación de sueño en el gasto energético, excluyendo a dos sujetos por problemas técnicos.
Cada participante completó dos sesiones de laboratorio de 24 horas (sueño y TSD) separadas por 4 semanas, tras una noche de adaptación. Desde las 18:00 horas, los sujetos descansaron en decúbito supino en la cama hasta las 13:00 horas del día siguiente, momento en que se sentaron. En la condición de sueño, la polisomnografía (Nihon Kohden GmbH) monitorizó el sueño de 23:00 a 07:00 horas, calificado según criterios estándar. La TSD mantuvo a los sujetos despiertos bajo una luz de ~300 lux, permitiendo actividades no estimulantes como películas, juegos o lectura bajo supervisión.
La actividad física y la ingesta fueron estandarizadas. Las comidas incluyeron: cena a las 19:30 horas (~1.7 MJ; carbohidratos 0.7 MJ, grasas 0.5 MJ, proteínas 0.5 MJ); desayuno a las 08:30 horas (~3.8 MJ; carbohidratos 1.9 MJ, grasas 1.3 MJ, proteínas 0.6 MJ), específicamente 600 ml de bebida energética Fresubin (112.8 g de carbohidratos) a 20 ml/min; y almuerzo a las 13:30 horas (~4.5 MJ; carbohidratos 1.9 MJ, grasas 1.9 MJ, proteínas 0.7 MJ). Al final de la sesión, se ofreció un buffet ad libitum de 16.5 MJ. El agua fue ilimitada; no se permitió comida adicional.
Se tomaron muestras de sangre cada 1.5-3 horas en tubos con EDTA, incluso mediante tubos largos y delgados durante el sueño para evitar molestias. Las muestras se centrifugaron (2000 g, 10 min) y se almacenaron a -80°C. El GLP-1 total se midió mediante radioinmunoensayo de Millipore (mínimo detectable 3 pmol/l con 300 μl de extracto; CV inter-ensayo 23%, CV intra-ensayo 22%). Los datos se normalizaron a las medias individuales de 24 horas; se analizaron con ANOVA de medidas repetidas (factores Sueño/TSD y Tiempo), pruebas t post-hoc/Wilcoxon y AUC trapezoidal. Significancia en P < 0.05.
Seguimiento preciso para tu cambio
Únete a miles de usuarios que utilizan Shotlee para rastrear con precisión los medicamentos GLP-1 y sus efectos secundarios.
📱 Usar Shotlee Gratis
Únete a miles de usuarios que utilizan Shotlee para rastrear con precisión los medicamentos GLP-1 y sus efectos secundarios.
Condiciones controladas aseguran hallazgos robustos
Esta configuración rigurosa aísla el impacto del sueño, controlando factores de confusión como la actividad, la luz y la nutrición, lo cual es crucial para la replicabilidad en la investigación metabólica.
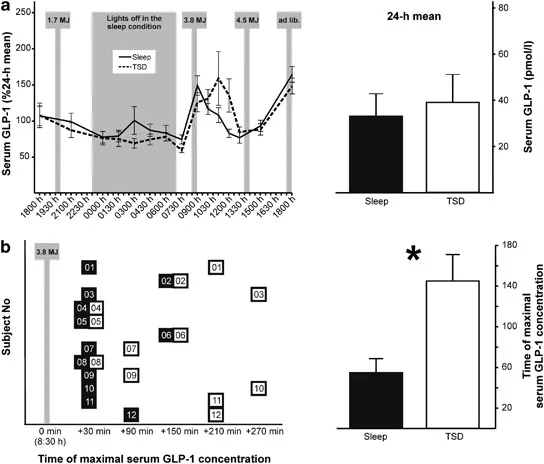
Hallazgos clave: Pico de GLP-1 retrasado tras el desayuno
La revelación central del estudio coincide con su título: la privación aguda de sueño retrasa el pico de respuesta del péptido similar al glucagón tipo 1 al desayuno en hombres sanos. Bajo TSD, el aumento de GLP-1 posdesayuno —normalmente rápido tras la comida rica en carbohidratos de las 08:30 horas— se pospuso en comparación con el sueño regular. Aunque los perfiles completos de 24 horas mostraron diferencias sutiles, este retraso específico resalta el papel del sueño en la sincronización de la secreción de incretinas.
Las concentraciones normalizadas de GLP-1 revelaron interacciones entre la condición y el tiempo, y los análisis post-hoc confirmaron el cambio en el pico del desayuno. Esta desalineación temporal podría ser la base de los daños metabólicos de la pérdida de sueño, ya que un GLP-1 oportuno es esencial para la potenciación de la insulina y la señalización de la saciedad.
Implicaciones para la salud metabólica y las terapias con GLP-1
Estos resultados amplían la evidencia de que la reducción del sueño perturba las vías de las incretinas, lo que potencialmente exacerba los riesgos de obesidad y diabetes. Un pico de GLP-1 retrasado podría prolongar la hiperglucemia poscomida y aumentar el hambre, lo que concuerda con los aumentos observados en la ingesta tras la pérdida de sueño.
Para los pacientes que toman agonistas de GLP-1, esto subraya la sinergia del sueño con la terapia. Un sueño deficiente podría atenuar el soporte de GLP-1 endógeno, reduciendo la eficacia general. Los médicos podrían aconsejar de 7 a 9 horas de sueño nocturno para optimizar los resultados en la diabetes tipo 2 o en los protocolos de pérdida de peso.
Comparaciones con investigaciones previas
A diferencia de los estudios de sueño fragmentado que muestran caídas solo por la tarde, la privación total de la TSD provocó un retraso posprandial más claro. Las diferencias de sexo en los estudios de restricción (las mujeres se ven más afectadas) justifican futuras comparaciones entre hombres y mujeres.
Consideraciones de seguridad y orientación al paciente
Aunque la TSD es extrema, el sueño corto crónico imita sus riesgos. Los pacientes deben discutir el sueño con sus proveedores, especialmente si usan medicamentos GLP-1. Herramientas como Shotlee pueden ayudar a rastrear patrones de sueño, síntomas y respuestas a la medicación para ajustes personalizados. Los efectos secundarios comunes de las terapias con GLP-1 (náuseas, problemas gastrointestinales) pueden empeorar con la fatiga; monitorice de cerca.
¿Quién podría beneficiarse? Aquellos con preocupaciones metabólicas —prediabetes, obesidad— podrían priorizar el sueño para reforzar su GLP-1 natural. Consulte a los médicos antes de realizar cambios, particularmente si existen comorbilidades.
Conclusiones clave e ideas accionables
- La privación total de sueño aguda retrasa la respuesta máxima de GLP-1 al desayuno en hombres jóvenes sanos, según el estudio de Nutrition & Diabetes.
- 12 participantes (edad ~22, IMC ~24); sesiones controladas de 24 horas con comidas estandarizadas.
- Desayuno: 600 ml, 112.8 g de carbohidratos; GLP-1 analizado mediante radioinmunoensayo.
- Implicaciones: Refuerza el papel del sueño en la función de las incretinas, relevante para la prevención de la diabetes y la optimización de la terapia con GLP-1.
- Consejo práctico: Intente dormir entre 7 y 9 horas de forma constante; realice un seguimiento con aplicaciones para la salud metabólica.
Conclusión
Este estudio ilumina cómo incluso una sola noche sin dormir altera la respuesta del GLP-1 al desayuno, con ramificaciones más amplias para la señalización metabólica. Al preservar los ritmos endógenos, las personas pueden apoyar las vías del GLP-1 de forma natural, complementando las terapias con péptidos. Las investigaciones futuras deberían explorar los efectos crónicos, en mujeres e intervenciones. Por ahora, priorice el sueño para salvaguardar la salud de las incretinas y reducir los riesgos cardiometabólicos.
?Preguntas Frecuentes
¿Cómo afecta la falta de sueño al GLP-1?
La privación de sueño retrasa el pico de secreción de GLP-1 después de las comidas, lo que puede afectar negativamente la regulación de la insulina y la sensación de saciedad.
¿Por qué es importante el pico de GLP-1 después del desayuno?
Un pico oportuno de GLP-1 es crucial para potenciar la liberación de insulina y controlar los niveles de glucosa en sangre inmediatamente después de ingerir alimentos.
¿Pueden las aplicaciones como Shotlee ayudar en el tratamiento con GLP-1?
Sí, Shotlee puede ser útil para monitorizar patrones de sueño y síntomas, permitiendo una visión más integral de cómo el estilo de vida afecta la eficacia de la terapia con péptidos.
Información de la fuente
Publicado originalmente por Nature.Lee el artículo original →